서론
고령화사회로의 진입과 함께 노화에 따른 근육량 및 근력 저하에 대한 관심이 증가하고 있다. 근감소증(sarcopenia)은 주로 사지의 골격근 감소를 중심으로 정의되어 왔으나, 최근에는 이러한 개념이 호흡근에도 적용되어 ‘호흡 근감소증(respiratory sarcopenia)’이라는 개념으로 확장되고 있다[1,2]. 호흡 근감소증은 단순한 폐 기능 저하를 넘어, 노인성 호흡곤란, 운동능력 감소, 이차적인 건강 악화로 이어질 수 있는 잠재적 위험 요인으로 인식되고 있으며, 이에 대한 조기 진단과 중재의 필요성이 대두되고 있다[2]. 본 종설에서는 근감소증의 진단 기준 변화와 함께 호흡 근감소증 개념의 발전 과정을 고찰하고, 최대 흡기압(maximal inspiratory pressure [MIP]) 및 최대 호기압(maximal expiratory pressure [MEP]) 등 호흡 근력 지표를 중심으로 한국인을 대상으로 수행된 주요 연구 결과를 종합하여 호흡 근감소증에 대한 이해를 높이고자 한다.
본론
근감소증은 초기에는 젊은 성인(20-40세)의 성별 특이적 근육량과 비교하여, 노인의 사지 골격근량(appendicular skeletal muscle mass [ASMM])의 감소를 기준으로 정의되었다. 그러나 당시에는 근력에 대한 명확한 정의가 없었다. 2010년 유럽 근감소증 작업 그룹(European Working Group on Sarcopenia in Older People [EWGSOP])은 근육량뿐 아니라 근력 및 신체 기능을 포함하는 진단 알고리즘을 제안하였고[3], 2019년 개정안(EWGSOP2)에서는 근력 저하를 주요 진단 지표로 격상시키며 그 중요성을 강조하였다[4]. 아시아 근감소증 작업 그룹(Asian Working Group for Sarcopenia [AWGS])도 2014년 아시아 지역에 적합한 진단 기준을 제시하였으며, 2019년 개정안을 통해 진단 알고리즘과 프로토콜, 일부 절단값을 수정하였다. AWGS 2019에서는 악력을 기준으로 남성 < 28 kg, 여성 < 18 kg을 ‘낮은 근력’으로 정의하고, ‘낮은 신체 기능’은 6 m 보행 속도 < 1.0 m/s, Short Physical Performance Battery (SPPB) ≤ 9점, 또는 5회 의자 앉았다 일어서기 검사로 평가할 것을 제안하였다. 또한 근육량에 대해서는 신장으로 보정한 사지 골격근량(height-adjusted ASMM)을 기준으로, 이중에너지 X선 흡수계측(dual-energy X-ray absorptiometry [DEXA])에서는 남성 < 7.0 kg/m2, 여성 < 5.4 kg/m2, 생체전기저항분석(bioelectrical impedance analysis [BIA])에서는 남성 < 7.0 kg/m2, 여성 < 5.7 kg/m2를 ‘낮은 근육량’으로 정의하였다[1].
호흡 근감소증은 근력의 저하, 근육량의 감소, 그리고 기능적 저하라는 세 가지 측면에서 평가될 수 있으며, 이는 각각 근력(strength), 근육량(mass), 기능(function)이라는 진단 구성 요소로 구분된다. 각 요소는 독립적으로 또는 조합적으로 활용될 수 있으며, 평가 도구의 접근성과 임상 상황에 따라 진단 접근 방식이 달라질 수 있다.
근력은 MIP 또는 MEP를 이용한 측정이 일반적이며, 고령자나 협조가 어려운 대상자에게는 비강 흡기압(sniff nasal inspiratory pressure [SNIP])이나 최대 호기 유량(peak expiratory flow rate [PEFR]) 등의 대체 지표가 사용될 수 있다. 근육량 평가는 컴퓨터단층촬영(computed tomography [CT])이나 초음파(ultrasonography)를 이용한 횡격막 또는 늑간근의 측정이 권장되나 표준화된 검사 방법이 제시되지는 않았다. 따라서 호흡근의 측정이 어려운 경우에는 ASMM을 간접 지표로 활용할 수 있다. 기능은 호흡곤란의 주관적 척도인 modified Medical Research Council (mMRC) 점수나, 6분 보행검사(6-minute walk test [6MWT]), Borg 호흡곤란 척도 등을 통해 평가되며, 특히 기능 장애의 정도를 파악하는 데 유용한 지표로 활용된다. 이러한 세 가지 요소는 호흡 근감소증의 진단 정확도를 높이고, 환자의 상태에 따른 맞춤형 평가 및 중재 전략 수립에 기초 자료로 작용할 수 있다.
근감소증이 전신적인 현상이라는 인식이 확산되면서, 호흡근 역시 노화와 질병에 따른 기능 저하의 영향을 받는다는 점이 주목받고 있다. 호흡근의 약화는 환기 저하, 산소 공급 감소, 이차적인 다기관 기능 장애, 이동성 및 운동능력 저하, 삶의 질 감소 등과 관련되어 있어 임상적으로 중요한 개념으로 부각되고 있다[2].
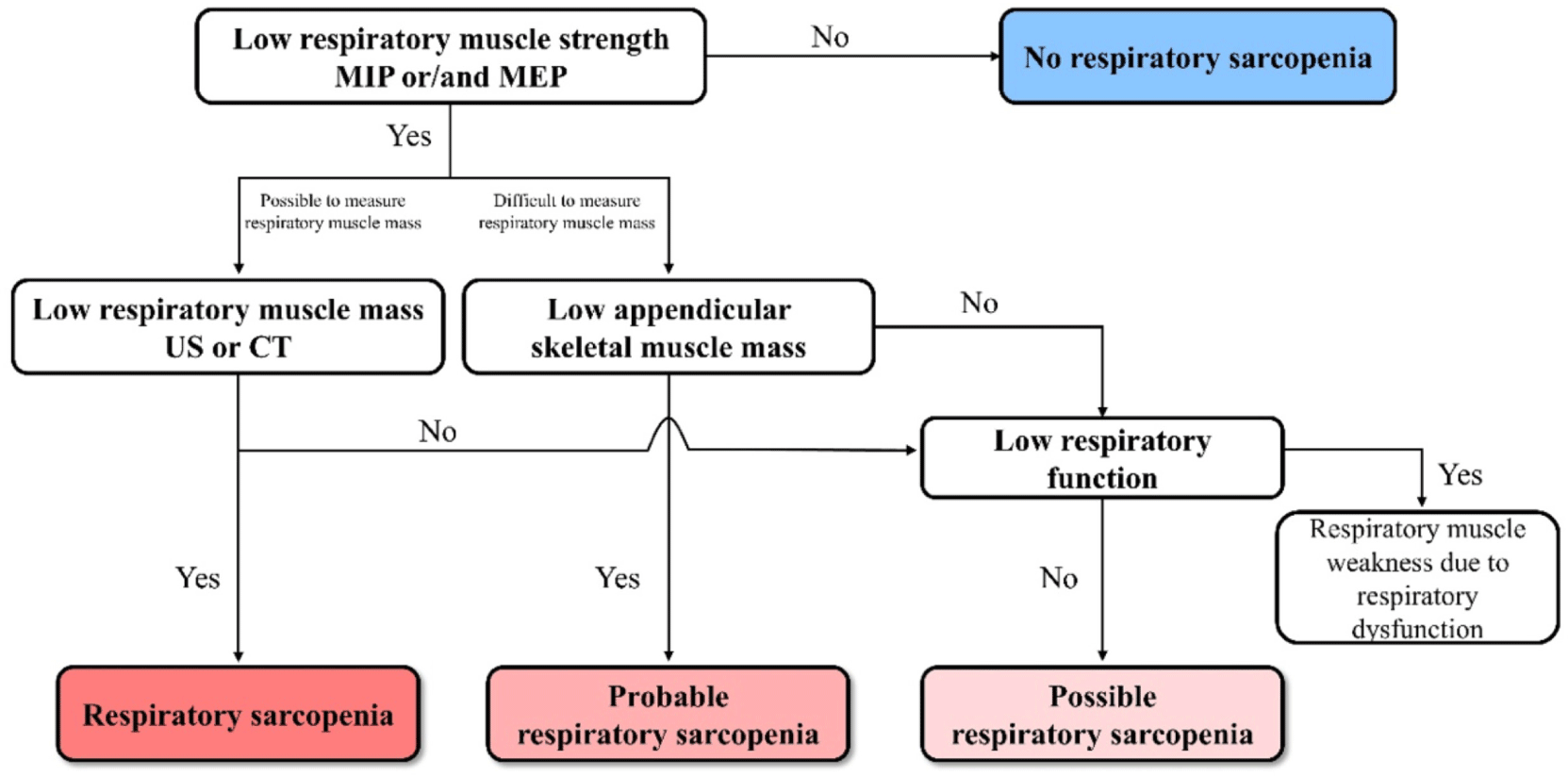
호흡 근감소증은 아직까지 국제적으로 통일된 정의는 없으나, 최근 일본 내 여러 전문 기관의 공동 합의를 통해 그 정의가 제시되었다. 일본호흡관리재활학회, 일본근감소증·노쇠학회, 일본호흡물리치료학회, 일본재활영양학회 등 네 개 학회의 공공 의견 수렴과 이사회 동료 심사를 거쳐, 호흡근의 근력 저하와 근육량 감소가 동시에 존재하는 확정적 호흡 근감소증(definite respiratory sarcopenia)으로 정의하였으며, 이에 따라 단계적 진단 알고리즘을 제시하였다(Fig. 1) [5]. 호흡 근감소증은 진단의 현실적 제약과 임상 적용 가능성을 고려하여, 확정적, 유력한, 잠재적 호흡 근감소증의 세 범주로 구분된다. 호흡 근력 저하가 확인된 이후에는, 호흡 근육량의 평가 가능 여부에 따라 진단이 달라진다. 우선, CT 또는 초음파를 이용하여 호흡 근육량을 직접 측정할 수 있고, 그 결과 감소가 확인된 경우, 이는 확정적 호흡 근감소증(definite respiratory sarcopenia)으로 진단된다. 반면, 호흡 근육량의 정량적 측정이 어렵거나 불가능한 경우에는 ASMM을 대리 지표로 활용할 수 있다. 이때 EWGSOP 또는 AWGS의 기준에 따라 사지 근육량이 감소된 것으로 평가되면, 해당 사례는 유력한 호흡 근감소증(probable respiratory sarcopenia)으로 분류된다. 또한, 호흡 근력은 감소되어 있으나 근육량의 감소가 명확히 확인되지 않았거나, 호흡 기능 저하가 동반되지 않은 경우에는 잠재적 호흡 근감소증(possible respiratory sarcopenia)으로 간주된다. 반면, MIP 또는 MEP를 통해 근력 저하가 확인되지 않는 경우에는 호흡 근감소증이 아닌 상태로 판단하며, 이후 호흡 기능 저하 여부에 따라 다른 호흡 장애나 질환을 감별해야 한다. 이러한 알고리즘은 다양한 임상적 제한 상황(예: 근육량 정량화의 어려움, 환자의 협조도 제한 등)을 반영하여 진단 기준을 단계적으로 적용할 수 있도록 구성되어 있다. 한편, 호흡 근력의 직접 측정이 어렵다는 현실적인 제약을 고려하여, 초기 일본 그룹의 연구에서는 PEFR을 간접 지표로 활용하기도 하였다. 예를 들어, 남성 < 4.40 L/s, 여성 < 3.21 L/s를 기준으로 호흡 근감소증을 선별한 바 있다[6].
이처럼 호흡근 감소 외에도, 노화로 인한 호흡 기능 저하를 보다 포괄적으로 설명하기 위한 개념으로 ‘노인성 호흡곤란(presbypnea)’이 제안되었다. 이는 mMRC 호흡곤란 척도 1단계에 해당하는 경도의 기능 저하 상태를 의미한다[2]. Presbypnea는 명백한 기저 호흡기 질환이 없는 고령자에서 노화에 기인한 호흡곤란을 설명하는 개념으로, 진단 시 이러한 동반 질환의 배제가 필요하다. 이와 유사하게, 근감소성 호흡 장애(sarcopenic respiratory disability)는 호흡근 감소 외에 호흡곤란을 유발할 수 있는 다른 원인(예: 신경근 질환, 급성 호흡기 질환의 악화 등)을 배제한 상태에서, mMRC 2단계 이상의 호흡곤란이 확인될 때 적용되는 개념이다. 기능적 장애가 명확히 드러나지는 않지만 향후 기능 저하의 위험성이 높은 경우는 근감소성 호흡 장애 위험군(at risk of sarcopenic respiratory disability)으로 분류된다[2]. 이러한 기능적 분류 체계는 호흡 근감소증의 조기 진단과 적절한 중재 시점을 판단하는 데 실질적인 임상적 근거로 활용될 수 있으며, 향후 진단 알고리즘 개발 및 임상 적용 지침의 정립에 기초 자료로 활용될 수 있을 것으로 기대된다. 한편, presbypnea와 sarcopenic respiratory disability는 호흡 근감소증의 병태생리적 분류(definite, probable, possible)와는 별개의 축에서 기능적 표현형을 설명하는 개념으로 제안되었다[2]. 예를 들어, sarcopenic respiratory disability는 호흡 근감소증 중 mMRC 2단계 이상으로 기능 저하를 보이는 경우로 정의되며, 이는 기능적 중증도를 기준으로 호흡 근감소증을 세분화한 것이다. Presbypnea는 노화 관련 경도 호흡곤란을 설명하는 전단계 개념으로, 호흡 근감소증이나 기타 호흡기 질환 없이도 발생 가능한 기능 저하 상태로 간주된다. 이들 개념은 호흡 근감소증의 진단 이후 기능적 예후를 분류하는 데 활용될 수 있으며, 병태생리적 진단 범주와 기능적 표현형 간의 연계를 이해하는 데 중요한 역할을 한다.
호흡 근력은 일반적인 폐활량 지표보다 MIP와 MEP를 통해 보다 직접적으로 평가할 수 있다[7]. MIP는 폐쇄된 기도에 대항하여 흡기 시 생성되는 최대 압력으로, 주로 횡격막을 포함한 흡기근의 근력을 반영한다[8]. 반면, MEP는 폐쇄된 기도에 대항하여 호기 시 생성되는 최대 압력으로, 복부 및 늑간근 등 호기근의 강도를 평가하는 데 사용된다[8]. 이러한 지표는 만성 폐쇄성 폐질환(chronic obstructive pulmonary disease [COPD])이나 신경근육 질환 등 호흡근 기능 저하와 관련된 질환의 진단 및 경과 관찰에 널리 활용되고 있다[9]. 더불어 최근 연구들에서는 MIP 및 MEP가 악력, 하지 근력, 사지 근육량 등 근감소증과 관련된 여러 지표와 유의한 상관관계를 갖는다는 결과를 보고하고 있으며[10], 이는 호흡 근력 측정이 전신 근기능 평가의 한 축으로서, 근감소증 선별에 유용한 도구로 활용될 수 있음을 시사한다.
한국인을 대상으로 호흡 근육 강도와 근감소증 지표 간의 관계를 분석하고, 호흡 근감소증 진단을 위한 MIP 및 MEP의 절단값을 제시하려는 다양한 연구가 수행되어 왔다.
2017년에는 60세 이상 노인 65명을 대상으로 한 연구에서, MIP 및 MEP와 골격근량 지수(skeletal muscle mass index [SMI]), 악력(hand grip strength [HGS]), 보행 속도, SPPB 간의 상관관계를 분석하였다[11]. 그 결과, MIP와 MEP 모두 SMI 및 HGS와 유의한 양의 상관관계를 보였으며, 다중 회귀 분석에서는 MIP가 HGS 및 SMI와 독립적으로 연관되어 있었다. 이는 특히 흡기 근육의 기능이 사지 근력 및 근육량과 밀접한 관련이 있음을 시사한다.
2023년에는 한국 성인을 대상으로 호흡 근력의 참고값과 예측 방정식을 제시한 연구가 보고되었으며(Table 1), 이는 이후 절단값 설정 연구의 근거 자료로 활용되었다[10,12]. 그리고 2024년에는 65세 이상 한국인 남성 282명을 대상으로 후향적 분석을 수행한 연구에서, 근감소증 선별을 위한 MIP 및 MEP의 절단값이 제시되었다[7]. 분석 결과, MIP의 절단값은 65.50 cmH2O (AUC = 0.70, sensitivity = 0.63, specificity = 0.61), MEP는 84.50 cmH2O (AUC = 0.74, sensitivity = 0.66, specificity = 0.68)로 나타났다. 연구진은 특히 악력이나 근육량 평가가 어려운 상황에서도 호흡 근력을 활용한 근감소증 선별이 가능할 수 있음을 제안하였다. 또한, 건강한 노인의 호흡 근력 참고값에서 -2 표준편차(SD) 이하를 기준으로 분석한 결과, specificity는 높았으나 sensitivity는 낮아, AUC 기반 절단값과 병행하여 사용할 경우 근감소증 선별 정확도를 향상시킬 수 있음을 시사하였다.
2023년에 발표된 또 다른 연구에서는 건강한 노인 45명을 대상으로, 횡격막 두께, 호흡 근력, 그리고 근감소증 관련 지표 간의 연관성을 평가하였다. MIP 및 MEP는 각각 악력, 체질량지수 보정 사지 골격근량(appendicular skeletal muscle mass divided by body mass index, ASM/BMI), 종아리 둘레, 보행 속도와 유의미한 상관관계를 보였으며, 다중 선형 회귀 분석 결과, MIP는 연령, 횡격막 두께, ASM/BMI와 유의한 독립적 관련성이 있었고, MEP는 횡격막 두께 및 보행 속도와 연관되어 있었다[13]. 이는 호흡 근력이 단순한 폐 기능 지표를 넘어, 근골격계 전반의 건강 상태와 밀접하게 연관된 지표임을 보여준다.
호흡 근력 저하는 단순한 폐 기능 감소를 넘어, 기침 능력 저하, 운동 내성 감소, 보행 기능 저하와 같은 전신적 기능 저하로 이어질 수 있다. 따라서 호흡 근력을 정기적으로 평가하고, 필요한 경우 조기에 중재하는 것은 노인의 기능 유지와 삶의 질 향상에 매우 중요하다. 임상에서는 MIP와 MEP를 통해 호흡 근력을 간단하고 비침습적으로 평가할 수 있으며, 이는 악력이나 사지 근육량 측정이 어려운 상황에서도 전신 근기능의 간접 지표로 활용될 수 있다.
최근 선행 연구들은 호흡근 훈련, 특히 흡기근 훈련(inspiratory muscle training [IMT])이 호흡 근력뿐 아니라 기침 능력과 보행 기능에도 긍정적인 영향을 준다는 근거를 제시하고 있다. 가정 기반 IMT를 8주간 시행한 연구에서는 MIP, MEP뿐만 아니라 기침 능력(peak cough flow [PCF])과 6MWT가 유의하게 향상되었으며, 이는 IMT만으로도 호흡 근력과 전신 기능이 개선될 수 있음을 보여주었다[14]. 또한 일본에서 전노쇠 또는 노쇠 상태의 고령자를 대상으로 진행된 무작위 대조시험에서는 IMT를 병행한 그룹에서 PCF가 12% 증가한 반면, 일반 운동만 시행한 대조군에서는 유의한 변화가 없었고, 두 집단 간 평균 차이는 36.3 L/min (95% CI 16.7–55.9)으로 보고되었다[15]. 이러한 결과는 일반적인 신체활동만으로는 호흡 근력 개선을 기대하기 어렵고, 전문적인 호흡근 훈련이 별도로 필요하다는 점을 뒷받침한다.
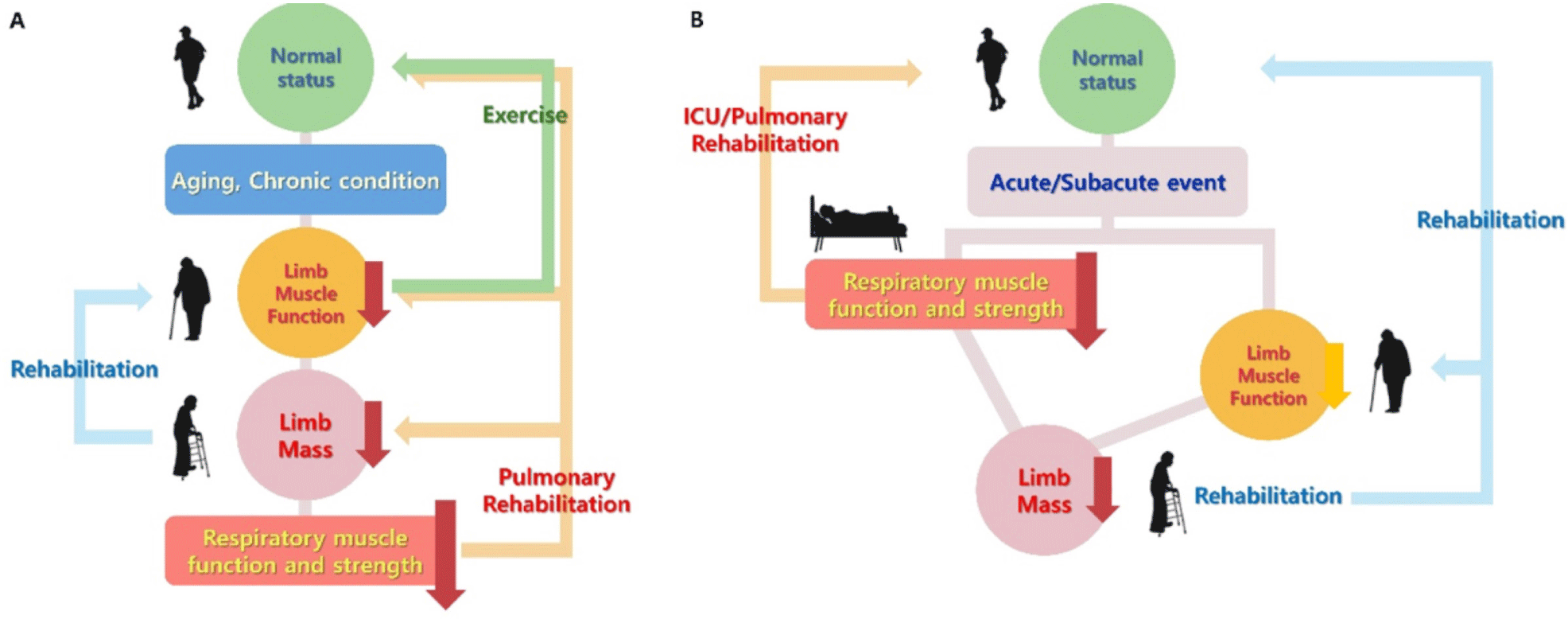
따라서 호흡 근력의 체계적인 평가와 더불어, 임상 상황에 맞춘 흡기근 훈련을 적용하는 것은 호흡근 감소로 인한 기능 저하를 예방하고, 전신적 신체 기능을 유지 및 개선하는 데 효과적인 전략이 될 수 있다. 용어와 정의에 대한 논의를 떠나, 호흡 근력의 평가와 훈련이 노인의 신체 기능 향상에 기여할 수 있다는 점은 분명하다. Fig. 2에서 제시된 바와 같이, 호흡근력과 사지 근기능, 그리고 재활은 서로 영향을 주고받는 순환적 관계를 형성하며, 적절한 평가와 중재가 이루어진다면 노화나 질환으로 인한 기능 저하의 악순환을 끊을 수 있을 것이다.
결론
호흡 근감소증은 노인 인구의 호흡기 건강에 중대한 영향을 미칠 수 있는 잠재적 질환으로, 아직까지 국제적으로 통일된 진단 기준은 확립되지 않았으나 전신 근감소증 개념의 확장과 함께 점차 그 정의와 진단 체계가 구체화되고 있다. 본 종설에서는 호흡 근감소증의 개념적 배경과 진단 기준의 발전 과정을 고찰하고, 특히 한국인을 대상으로 수행된 연구들을 중심으로 MIP 및 MEP의 유용성과 절단값 설정의 근거를 제시하였다. MIP와 MEP는 근감소증의 주요 지표들과 유의한 상관관계를 보이며, 악력이나 근육량 측정이 어려운 임상 상황에서도 근감소증을 선별하는 실용적인 대안이 될 수 있음을 시사한다.
향후에는 다양한 인구 집단을 대상으로 한 대규모 연구를 통해 호흡 근감소증의 정의를 보다 명확히 하고, 진단 기준의 표준화 및 임상 적용 지침의 정립이 필요하다. 나아가, 조기 진단과 중재를 통해 노인의 신체 기능 유지와 삶의 질 향상에 기여할 수 있는 실천적 전략이 마련되어야 할 것이다.
